Absorción de vitamina D en el intestino delgado: mecanismos, factores y optimización
Descubre cómo se absorbe la vitamina D en el intestino delgado, qué factores influyen en su biodisponibilidad y cómo optimizar su absorción para mejorar tu salud ósea y general.
La vitamina D es un micronutriente esencial para la salud ósea, el sistema inmunitario, la función muscular y numerosos procesos metabólicos. Aunque una parte importante de la vitamina D se sintetiza en la piel por acción de la radiación ultravioleta B (UVB), la absorción intestinal de la vitamina D procedente de los alimentos y suplementos desempeña un papel clave para mantener niveles adecuados, especialmente en personas con baja exposición solar.
Comprender cómo se absorbe la vitamina D en el intestino delgado, qué factores la favorecen o la dificultan y cómo optimizar este proceso resulta fundamental para prevenir deficiencias, mejorar la salud ósea y apoyar el funcionamiento general del organismo.
¿Qué es la vitamina D y por qué es importante?
La vitamina D es un grupo de compuestos liposolubles, de los que destacan dos formas principales: la vitamina D2 (ergocalciferol), de origen vegetal y presente en algunos alimentos fortificados, y la vitamina D3 (colecalciferol), de origen animal y producida en la piel por la exposición solar. Ambas formas pueden obtenerse también mediante suplementos dietéticos.
Una vez en el organismo, la vitamina D se transforma en su forma activa a través de dos pasos principales: primero en el hígado, donde se convierte en 25-hidroxivitamina D (25(OH)D), y después en el riñón y otros tejidos, donde se transforma en 1,25-dihidroxivitamina D, la forma hormonalmente activa. Esta forma activa regula la absorción de calcio y fósforo en el intestino, participa en la mineralización ósea y modula funciones inmunológicas y metabólicas.
¿Dónde se absorbe la vitamina D en el intestino?
La vitamina D, al ser liposoluble, se absorbe principalmente en el intestino delgado, especialmente en el duodeno y el yeyuno proximal. Estas porciones del intestino presentan una amplia superficie de absorción gracias a las vellosidades intestinales y microvellosidades, además de una buena disponibilidad de bilis y enzimas digestivas, factores esenciales para la emulsión y el transporte de grasas y vitaminas liposolubles.
Aunque el íleon también puede participar en la absorción, el tramo proximal del intestino delgado concentra la mayor parte del proceso. Por este motivo, enfermedades o cirugías que afectan duodeno y yeyuno (como ciertas resecciones, enfermedad celíaca o enfermedad de Crohn) pueden afectar significativamente la disponibilidad de vitamina D.
Mecanismos de absorción de la vitamina D en el intestino delgado
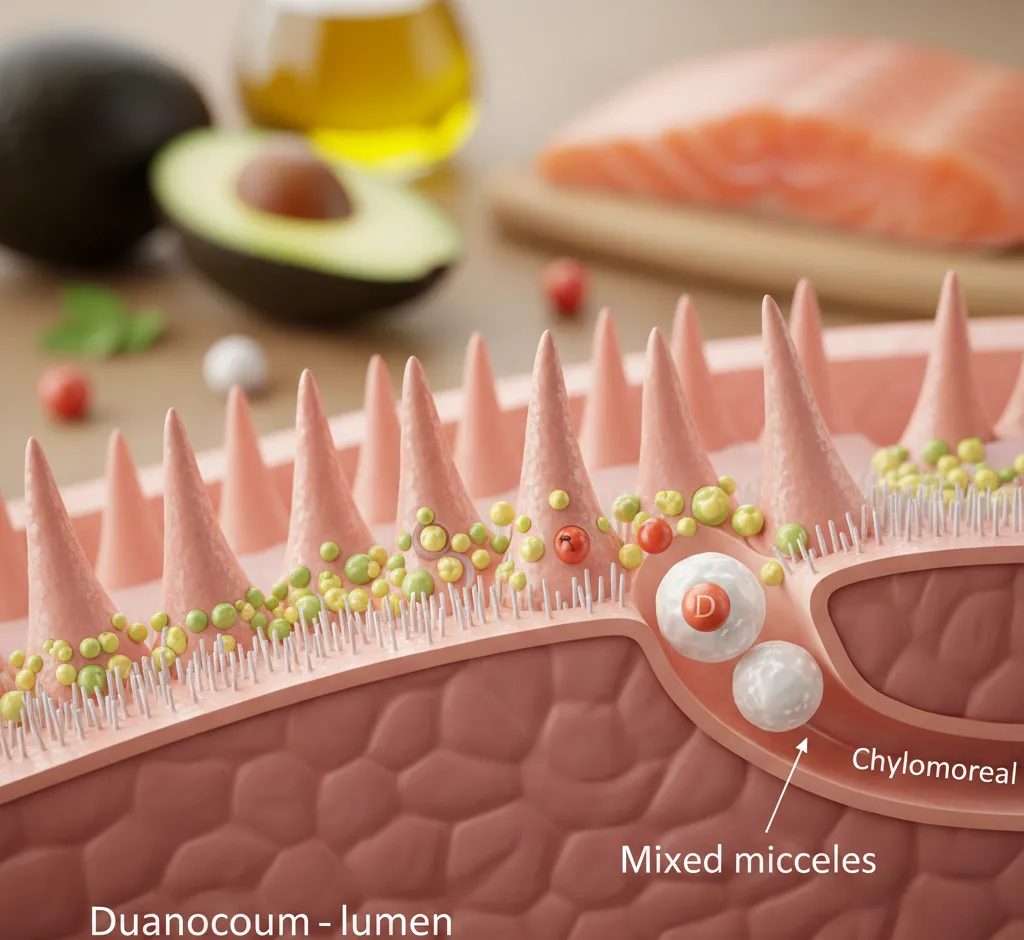
La vitamina D se absorbe mediante mecanismos típicos de las vitaminas liposolubles, que implican la participación de la bilis, la formación de micelas y el transporte a través de la membrana de los enterocitos:
- Emulsión de las grasas: Cuando consumimos alimentos o suplementos que contienen vitamina D, estos suelen ir acompañados de grasa. La bilis, secretada por la vesícula biliar hacia el duodeno, emulsiona las grasas, rompiéndolas en pequeñas gotículas que facilitan la acción de las enzimas digestivas.
- Formación de micelas mixtas: La vitamina D, junto con otras vitaminas liposolubles y productos de la digestión de lípidos (como ácidos grasos y monoglicéridos), se incorpora en estructuras denominadas micelas. Estas micelas permiten transportar moléculas liposolubles a través del contenido acuoso del intestino hasta la superficie del enterocito.
- Difusión hacia el enterocito: La vitamina D entra en los enterocitos (células del epitelio intestinal) mediante un proceso que combina difusión pasiva y, en algunos casos, transporte mediado por proteínas específicas. Su carácter lipofílico le permite atravesar la membrana celular.
- Incorporación a quilomicrones: Dentro del enterocito, la vitamina D se incorpora a los quilomicrones, partículas ricas en triglicéridos y otras grasas, que se liberan al sistema linfático. Desde allí, los quilomicrones llegan a la circulación sistémica y transportan la vitamina D al hígado y otros tejidos.
Este proceso depende estrechamente de la integridad de la mucosa intestinal, la presencia adecuada de bilis, la digestión correcta de las grasas y un tránsito intestinal apropiado.
Factores que influyen en la absorción intestinal de vitamina D
Diversos factores fisiológicos, dietéticos y patológicos pueden modificar la eficiencia con la que el intestino delgado absorbe la vitamina D. Conocerlos permite ajustar la dieta y los suplementos para maximizar el aprovechamiento de este nutriente.
1. Presencia de grasa en la dieta
La vitamina D se absorbe mejor cuando se ingiere junto con una cantidad moderada de grasa, ya que esto estimula la secreción de bilis y favorece la formación de micelas. Tomar suplementos de vitamina D con comidas que contengan fuentes de grasa saludable puede aumentar su biodisponibilidad.
- Consumir vitamina D con alimentos como aceite de oliva, aguacate, frutos secos o pescado graso mejora la absorción.
- Tomar suplementos en ayunas o con comidas muy bajas en grasa puede reducir la eficiencia de absorción.
2. Función biliar y pancreática
La bilis es indispensable para la emulsión de grasas y la formación de micelas. Alteraciones en la secreción o flujo biliar, como en la colestasis, cirrosis, obstrucción biliar o tras colecistectomía complicada, pueden disminuir la absorción de vitamina D.
Del mismo modo, la insuficiencia pancreática exocrina (por ejemplo, en pancreatitis crónica o fibrosis quística) puede reducir la digestión de grasas, lo que limita la disponibilidad de micelas y dificulta el aprovechamiento de la vitamina D en el intestino delgado.
3. Integridad de la mucosa intestinal
La estructura y salud de la mucosa intestinal son determinantes para la absorción de vitamina D. Enfermedades que dañan el epitelio del intestino delgado o reducen la superficie de absorción pueden provocar deficiencias, incluso con una ingesta aparentemente adecuada.
- Enfermedad celíaca: La atrofia de las vellosidades intestinales en el duodeno y yeyuno disminuye la absorción de vitaminas liposolubles y, por tanto, de vitamina D.
- Enfermedad de Crohn: Cuando afecta al intestino delgado, puede causar inflamación crónica, estenosis y resecciones que comprometen la absorción.
- Resecciones intestinales y síndrome de intestino corto: La pérdida de segmentos importantes del intestino delgado reduce drásticamente la superficie disponible para la absorción de vitamina D.
4. Motilidad y tránsito intestinal
El tiempo de contacto entre el contenido intestinal y la mucosa también influye. Un tránsito excesivamente rápido, como puede ocurrir en diarreas crónicas o en ciertos síndromes de malabsorción, reduce el tiempo disponible para la formación de micelas y la difusión de la vitamina D hacia los enterocitos.
Por el contrario, un tránsito extremadamente lento puede asociarse a otros problemas digestivos, aunque su efecto directo sobre la absorción de vitamina D suele ser menor que el de la malabsorción de grasas o las alteraciones biliares.
5. Interacciones con otros nutrientes y fármacos
Algunos nutrientes y medicamentos pueden interferir con la absorción intestinal de vitamina D:
- Fibras y fitatos en exceso: Una ingesta muy elevada de fibra o fitatos podría disminuir la absorción de algunas grasas y vitaminas, aunque su impacto aislado sobre la vitamina D suele ser moderado.
- Resinas secuestradoras de ácidos biliares: Fármacos como la colestiramina, usados para tratar dislipemias, pueden unirse a los ácidos biliares e impedir la formación adecuada de micelas, reduciendo la absorción de vitamina D.
- Orlistat y otros inhibidores de la lipasa: Medicamentos utilizados para la pérdida de peso pueden disminuir la absorción de grasas y, con ellas, la de vitaminas liposolubles.
6. Edad y condiciones fisiológicas especiales
La capacidad de absorber vitamina D puede cambiar a lo largo de la vida. En personas mayores, la combinación de menor producción cutánea, cambios en la dieta, polimedicación y posibles alteraciones digestivas incrementa el riesgo de deficiencia, aunque la capacidad de absorción intestinal se mantiene relativamente conservada si la mucosa está sana.
En el embarazo y la lactancia, las necesidades de vitamina D aumentan. La absorción intestinal puede ajustarse parcialmente a estas demandas, pero suele ser recomendable vigilar la ingesta y, si es necesario, utilizar suplementos bajo supervisión sanitaria.
Signos de mala absorción de vitamina D
La malabsorción de vitamina D en el intestino delgado puede traducirse en niveles bajos de 25(OH)D en sangre. A largo plazo, esto se asocia con alteraciones del metabolismo del calcio y fósforo y con problemas óseos.
- En adultos, puede manifestarse como osteomalacia, dolores óseos difusos, debilidad muscular, mayor riesgo de fracturas y, en ocasiones, fatiga.
- En niños, la deficiencia grave se relaciona con raquitismo, alteraciones del crecimiento y deformidades óseas.
- En personas con enfermedades intestinales crónicas, la deficiencia de vitamina D puede coexistir con la de otras vitaminas liposolubles (A, E y K) y con la pérdida de peso.
Ante la sospecha de malabsorción, es fundamental consultar con un profesional de la salud para evaluar tanto los niveles séricos de vitamina D como la posible presencia de enfermedades digestivas subyacentes.
Cómo optimizar la absorción intestinal de vitamina D
Existen diversas estrategias dietéticas y de estilo de vida que pueden mejorar la absorción de vitamina D en el intestino delgado y ayudar a mantener niveles adecuados:
- Consumir vitamina D con comidas que contengan grasa saludable: Tomar el suplemento de vitamina D junto con una comida principal, rica en grasas de buena calidad, facilita la formación de micelas y la absorción intestinal.
- Elegir fuentes dietéticas ricas en vitamina D: Pescados grasos (salmón, sardina, caballa), yema de huevo, hígado y alimentos fortificados (leche, bebidas vegetales, cereales) aportan vitamina D que, al ingerirse con otros nutrientes, suele absorberse mejor que en ayunas.
- Cuidar la salud digestiva: Tratar adecuadamente enfermedades como la celiaquía, la enfermedad inflamatoria intestinal o la insuficiencia pancreática es esencial para optimizar la absorción de vitamina D y otros nutrientes.
- Controlar fármacos que interfieren: Si se utilizan medicamentos que afectan la absorción de grasas, conviene revisar con el médico la necesidad de ajustar dosis de vitamina D o el esquema de suplementación.
- Combinar con exposición solar moderada: Aunque el enfoque del presente texto es la absorción intestinal, una exposición responsable al sol sigue siendo una fuente importante de vitamina D y puede compensar parcialmente posibles limitaciones de absorción digestiva.
Suplementación de vitamina D en casos de malabsorción
Cuando la capacidad de absorción intestinal está comprometida, puede ser necesario ajustar la forma y la dosis de los suplementos de vitamina D. En algunos casos, se utilizan dosis más altas o formulaciones específicas que mejoran su biodisponibilidad.
En situaciones de malabsorción significativa, como en enfermedades intestinales graves o tras cirugías extensas, el profesional de la salud puede valorar alternativas como presentaciones líquidas, preparados combinados con lípidos fácilmente absorbibles o, en determinados contextos clínicos, incluso formas parenterales de vitamina D.
Es importante evitar la automedicación con altas dosis de vitamina D, ya que el exceso puede causar toxicidad, alteraciones del calcio y daño renal. La monitorización periódica de los niveles séricos de 25(OH)D y el seguimiento profesional son claves para una suplementación segura y eficaz.
Relación entre absorción de vitamina D y salud ósea
La absorción adecuada de vitamina D en el intestino delgado es un eslabón esencial del eje intestino-hueso. La vitamina D activa aumenta la absorción de calcio y fósforo en el intestino, lo que permite una correcta mineralización de la matriz ósea.
Cuando la absorción intestinaI de vitamina D es insuficiente, el organismo responde aumentando la secreción de hormona paratiroidea (PTH), lo que incrementa la resorción ósea para mantener el calcio en sangre. A largo plazo, este mecanismo de compensación favorece la pérdida de masa ósea y aumenta el riesgo de osteoporosis y fracturas.
Por ello, en el abordaje integral de la salud ósea, no basta con medir la ingesta de calcio; también es necesario evaluar la situación de vitamina D, la salud del intestino delgado y cualquier factor que pueda limitar su absorción.
Conclusiones
La absorción de vitamina D en el intestino delgado es un proceso complejo que depende de la presencia de bilis, la digestión de las grasas, la integridad de la mucosa intestinal y múltiples factores dietéticos y farmacológicos. El duodeno y el yeyuno son las principales zonas de absorción, donde la vitamina D se integra en micelas y quilomicrones para pasar a la circulación.
Alteraciones en cualquiera de estos pasos pueden favorecer la aparición de deficiencia de vitamina D, con consecuencias a nivel óseo, muscular e inmunitario. Mantener una dieta equilibrada, acompañar la vitamina D de grasas saludables, cuidar la salud digestiva y, cuando sea necesario, recurrir a una suplementación supervisada son estrategias clave para optimizar la absorción intestinal.
Comprender este proceso permite diseñar intervenciones más precisas y personalizadas, tanto en población general como en personas con patologías digestivas, con el objetivo de garantizar un estado óptimo de vitamina D y contribuir a una mejor salud global.